‹ Psychobiotyki – przez żołądek do mózgu
Farmakoterapia i psychoterapia to podstawy leczenia depresji. Nikt nie ma co do tego wątpliwości. Żadne alternatywne metody czy suplementy kupione bez recepty nie mogą zastąpić wizyty u psychiatry w sytuacji, kiedy depresja odbiera nam siły i chęci do życia.
Okazuje się jednak, że właściwą dietą i odpowiednią kompozycją bakterii probiotycznych można sobie znacząco pomóc w depresji, a przede wszystkim poprawić funkcjonowanie całego organizmu. Od dawna bowiem wiadomo, że jelita to tzw. drugi mózg, który współpracuje z tym pierwszym w większym stopniu niż nam się wydaje.
Oś mózgowo-jelitowa
Wszyscy znamy uczucie motyli w brzuchu, które czujemy, kiedy na horyzoncie pojawia się obiekt naszych westchnień. Ale okazuje się, że przekaz może iść również w drugą stronę.
Umożliwia to skomplikowany mechanizm neurohormonalny z nerwem błędnym na czele oraz flora bakteryjna jelit czyli tzw. mikrobiota. Warto uświadomić sobie, że powierzchnia jelit u dorosłego człowieka to aż 32 m2 czyli największy obszar, który pośrednio ma kontakt ze światem zewnętrznym. Dla porównania, powierzchnia naszej skóry to tylko ok. 2 m2. Do tego mikrobiota jelitowa waży ok. 1-2 kg czyli tyle sam co ludzki mózg!
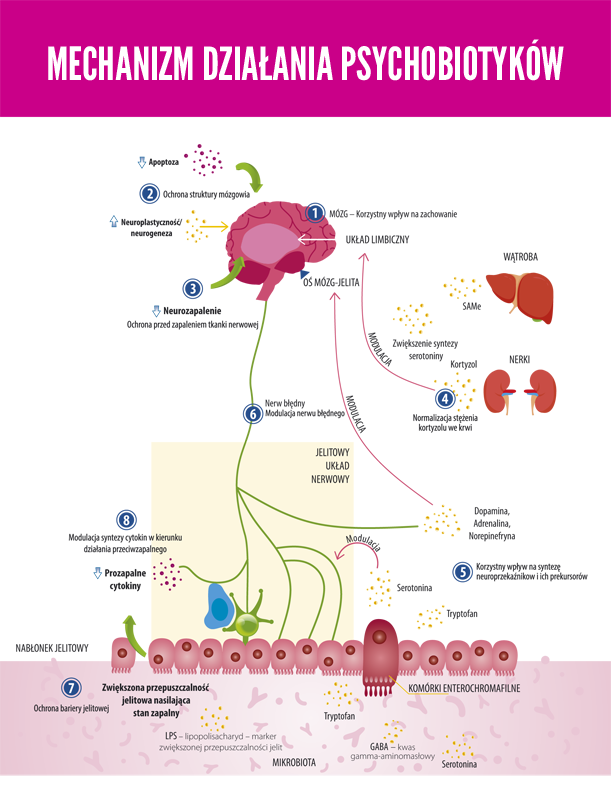
Co więcej, bakterie w naszej okrężnicy potrafią produkować te same neuroprzekaźniki, które wpływają na nastrój i zachowanie. Wytwarzają one lub modulacją stężenia niektórych neuroprzekaźników – serotoniny, melatoniny, histaminy, acetylocholiny, kwasu gammaaminomasłowego (GABA) czy noradrenaliny. Jak wiadomo serotonina jest odpowiedzialna za dobre samopoczucie, dopamina jest częścią systemu nagrody, a GABA środkiem uspokajającym.
Mikrobiota a depresja
Aby flora bakteryjna jelit była zdrowa i w dobrej kondycji, a dzięki temu brała udział w procesach niezbędnych do prawidłowego funkcjonowania swojego gospodarza musimy przede wszystkim dbać o to co jemy! Od wieków utrzymujemy symbiotyczny związek z bakteriami probiotycznymi. Jeśli karmimy je zgodnie z zasadami zróżnicowanej naturalnej, nieprzetworzonej diety w jelitach rozwija się prawidłowa, zdrowa mikrobiota odpowiedzialna nie tylko za trawienie, ale także za właściwy stan śródbłonka jelit, produkcję niektórych witamin i hormonów, a także stymulację systemu odpornościowego . I odwrotnie, tzw. śmieciowe jedzenie, bogate w tłuszcze nasycone i cukry proste, a ubogie w składniki odżywcze sprawiają, że giną bakterie probiotyczne, a rozwija się patogenna mikroflora.
Ponadto zubożenie mikrobity może zwiększyć przepuszczalność jelit i uwolnić cytokiny prozapalne z komórek nabłonkowych wyściełających okrężnicę. To z kolei może powodować stan zapalny niskiego stopnia w całym organizmie, w tym również w mózgu. Mówimy wtedy o przesiąkliwych jelitach. A o zapalnej teorii depresji wiadomo nie od dzisiaj…
Jelita a stres
Wiadomo już, że na przesiąkliwość jelit, a w konsekwencji rozwijający się stan zapalny, ma wpływ nieprawidłowa mikrobiota. Okazuje się jednak, że czasem nawet najzdrowsza dieta może okazać się niewystarczająca, ponieważ bakterie te są bardzo wrażliwe na stres, którego w ostrej i przewlekłej postaci doświadczamy każdego dnia. Wiadomo na przykład, że nawet stosunkowo krótkotrwały ale intensywny stres podczas wystąpień publicznych powoduje indukcję kaskady zapalnej, a uwolniony pod wpływem stresu kortyzol zmniejsza uwalnianie serotoniny.
Gluten, laktoza, antybiotyki i inne leki
Nie tylko zła dieta i stres wpływają na stan naszej jelitowej mikroflory. Udowodniono, że nadwrażliwość na antygeny pokarmowe takie jak gluten czy kazeina mleka krowiego mają na nią znaczący wpływ. Dla każdego jest oczywiste, że każda antybiotykoterapia sieje spustoszenie w naszych jelitach i niezbędna jest wówczas suplementacja osłonowa czyli przyjmowanie w odpowiednich ilościach sprawdzonych probiotyków.
Ale nie tylko antybiotyki niszczą naszą mikrobiotę. Na liście leków wyniszczających florę bakteryjną jest jeszcze około tysiąca innych preparatów. Należą do nich wszystkie leki z grupy inhibitorów pompy protonowej czyli podnoszące pH kwasu żołądkowego, stosowane przy nadkwaśności i chorobie wrzodowej. Przynoszą niewątpliwą ulgę w cierpieniu, ale też ułatwiają bakteriom szkodliwym dla zdrowia przedostanie się w dalsze rejony przewodu pokarmowego i zasiedlenie naszych jelit, eliminując tym samym zdrową mikroflorę. Taki stan nosi nazwę zespołu rozrostu bakteryjnego jelita cienkiego (SIBO) lub dysbiozy, kiedy w całym przewodzie pokarmowym przeważają patogeny.
Innymi lekami szkodliwymi dla prawidłowej mikrobioty są leki z grupy niesterydowych leków przeciwzapalnych (NLZP), do których zaliczają się wciąż nadużywane przez Polaków ibuprofen czy paracetamol.
Okazuje się także, że leki stosowane w leczeniu depresji oraz przy innych chorobach psychicznych np. te z grupy inhibitorów wychwytu zwrotnego serotoniny (SSRI), benzodiazepiny czy neuroleptyki również szkodzą naszej mikroflorze. Stąd też wielu pacjentów podejmujących leczenie przeciwdepresyjne uskarża się na problemy gastryczne.
Probiotyki, prebiotyki, synbiotyki
Według definicji WHO probiotyki (z gr. pro bios – dla życia) to żywe drobnoustroje, które podane w odpowiedniej ilości wywierają korzystny wpływ na zdrowie gospodarza. Prebiotyki natomiast to dodatki do żywności, którą należy karmić te drobnoustroje, aby żyły długi i szczęśliwie. Możemy spotkać się również z określeniem synbiotyk, który jest połączeniem probiotyku z prebiotykiem, czyli np. umieszczenie w jednej kapsułce bakterii probiotycznych i substancji odżywczej dla nich, aby zapewnić im suchy prowiant dla łatwiejszego zasiedlenia jelit.
Probiotyki są na ogół dobrze tolerowane i przede wszystkim bezpieczne. W krajach Unii Europejskiej posiadają statusu uznanego domniemania bezpieczeństwa QPS (Qualified Presumption of Safety).
Jak wybrać najlepszy probiotyk
Jak odróżnić probiotyki, po które warto sięgnąć od tych byle jakich, nie gwarantujących dobroczynnego wpływy na naszą mikrobiotę jelitową? Przede wszystkim warto pamiętać, w jaki sposób powinny być oznaczone na opakowaniu bakterie probiotyczne. Zawsze powinien być podany ich rodzaj np. Lactobacillus, gatunek np. helveticus i szczep np. Rosell®- 52.
Ale to dopiero początek. Następnie konieczne jest podanie liczby jednostek tworzących kolonię w jednej kapsułce oznaczone skrótem CFU (od ang. colony forming unit) np. 3 x 109 CFU/kaps. Oznacza to również, że deklarowana ilość powinna być zachowana do końca daty ważności znajdującej się na opakowaniu.
Kolejna sprawa to sposób podania. Najczęściej bakterie probiotyczne są zamknięte w dwóch rodzajach kapsułek. Pierwsze to zwykła otoczka ułatwiająca połykanie, która rozpuszcza się w żołądku. Można ją również otworzyć, a zawartość rozpuścić w wodzie. Są też preparaty w formie płynnej polecane specjalnie dla dzieci. Probiotyki pakowane w ten sposób muszą być jednak odporne na niskie pH kwasu żołądkowego, a także enzymy trawienne oraz kwasy żółciowe, mające za zadanie nie dopuścić do przedostania się bakterii patogennych do dalszych odcinków przewodu pokarmowego. Oczywiście jest to sito o niezbyt gęstych oczkach, ale zadaniem dobrego probiotyku jest zapewnienie kolonizacji bakterii w dalszej części przewodu pokarmowego.
Ale są też dobroczynne szczepy, mniej odporne na wędrówkę przez żołądek i zawarty w nim kwas solny i wówczas muszą być przetransportowane do miejsca docelowego z ominięciem tej bariery. Leki, które mają trafić bezpośrednio do dalszych części przewodu pokarmowego są pakowane w kapsułki ze specjalną polimerową otoczką, która zapobiega jej rozpuszczeniu lub rozpadowi w kwaśnym środowisku soków trawiennych. Na opakowaniu są na ogół oznaczone jako preparaty dojelitowe lub coraz częściej angielskim słowem enteric, ponieważ określenie dojelitowe może niektórym kojarzyć się z czopkami doodbytniczymi.
Warto również zwrócić uwagę czy producent zamieszcza na swojej stronie internetowej badania naukowe, potwierdzające korzystne działanie zastosowanych przez siebie szczepów bakterii, a szczytem marzeń są doniesienia o przetestowaniu ich na polskiej, a nie na przykład na chińskiej, populacji.
Psychobiotyki
Określenie to powstało stosunkowo niedawno i oznacza bakterie probiotyczne, które po spożyciu w odpowiednich ilościach przynoszą korzyści zdrowotne pacjentom cierpiącym na choroby psychiczne. Bakterie te są zdolne do wytwarzania i dostarczania substancji neuroaktywnych, takich jak kwas gamma-aminomasłowy i serotonina, działające na oś jelito-mózg. Ponadto uszczelniają barierę jelitową nie dopuszczając do powstania zespołu jelita przesiąkliwego, co wiąże się z działaniami przeciwzapalnymi i prowadzi do zmniejszania aktywności osi podwzgórze-przysadka-nadnercza.
Okazuje się, że istnieje sporo badań naukowych, w których przetestowano wybrane szczepy bakterii probiotycznych i wykazano istotną statystycznie poprawę samopoczucia u osób, które je przyjmowały.
Bakterie probiotyczne najczęściej stosowane przy depresji, lęku i stresie, a także nieszczelności jelit to Lactobacillus helveticus, Bifidoacterium longum, Lactobacillus plantarum, Lactobacillus rhamnosus.
Równie ważne dla osób przyjmujących antydepresanty, neuroleptyki czy stabilizatory nastroju może być fakt, że przebudowanie mikrobioty na prawidłową przyczynia się do redukcji tkanki tłuszczowej oraz zmniejszenia poziomu leptyny – hormonu stymulującego apetyt.
Badania naukowe
Psychobiotyki zostały dosyć dokładnie przebadane, ponieważ o ich dobroczynnym wpływie na ludzki organizm wiadomo już od początku zeszłego stulecia.
Już w 1909 r. Dr Hubert Norman poinformował o stosowaniu kwaśnego mleka w leczeniu melancholii, a w następnym roku dr George Porter Phillips opublikował artykuł pt. Leczenie melancholii przez bakterie kwasu mlekowego[1]
W ostatnich latach przeprowadzono sporo randomizowanych badań klinicznych, z podwójną ślepą próbą, kontrolowanych placebo, które miały za zadanie wykazać efektywność probiotyków w profilaktyce i leczeniu zaburzeń depresyjnych i lękowych. W wielu z nich stwierdzono poprawę nastroju u badanych. Na uwagę zasługuję dwie metaanalizy[2][3] badań nad wpływem probiotyków na objawy depresyjne, które wykazały, że suplementacja probiotykami miała istotny statystycznie wpływ na poprawę nastroju zarówno ludzi zdrowych, jak i pacjentów z rozpoznaniem depresji. Warto także zwrócić uwagę, że po spożyciu preparatów probiotycznych nie zaobserwowano istotnych działań niepożądanych.
Zdobywszy już pewną wiedzę na temat dobroczynnego działania mikrobioty na naszą kondycję i samopoczucie wybór czy przyjmować probiotyki zleży już wyłącznie od nas samych.
Tekst: Joanna Chatizow, specjalista zdrowia publicznego
Jeśli ktoś chciałby zgłębić temat psychobiotyków to polecam książkę Jelita, mózg i spółka, czyli psychobiotyczna rewolucja autorstwaScotta C. Andersona i Johna F. Cryana
Dziękuję firmie SANPROBI za inspirację i udostępnienie materiałów
[1] Phillips, J. (1910). The Treatment of Melancholia by the Lactic Acid Bacillus. Journal of Mental Science, 56(234), 422-430. doi:10.1192/bjp.56.234.422
[2] Huang, R.; Wang, K.; Hu, J. Effect of Probiotics on Depression: A Systematic Review and Meta-Analysis of Randomized Controlled Trials. Nutrients 2016, 8, 483
[3] Ng QX, Peters C, Ho CYX, Lim DY, Yeo WS. A meta-analysis of the use of probiotics to alleviate depressive symptoms. Journal of Affective Disorders 2018; 228: 13–19